중환자실에서 클로르헥시딘 목욕이 다제내성균 획득과 의료관련감염에 미치는 효과
Effects of Daily Chlorhexidine Bathing on the Acquisition of Multidrug-resistant Organisms and Healthcare-associated Infection in an Intensive Care Unit
Article information
Abstract
Purpose: The aim of this study was to verify the effects of daily 2% chlorhexidine gluconate (CHG) bathing on the acquisition of multidrug-resistant organisms (MDRO) and healthcare-associated infection (HAI) in a medical intensive care unit (MICU). Methods: The study was a randomized controlled group posttest only design, involving 91 patients in MICU at a tertiary hospital (47 patients in the experimental group and 44 patients in the control group). The 2% CHG bathing was performed daily according to bathing protocol to the patients in the experimental group, and traditional bath was performed every three days to those in the control group. Fisher’s exact test and χ2 test were used to analyze the data. Results: MDRO were found in 6 patients of the experimental group and in 15 patients of the control group. The difference was statistically significant (p=.016). HAI occurred in 2 patients of the experimental group and in 7 patients of the control group. The difference was not statistically significant (p=.084). Conclusion: The results confirmed that daily bathing with CHG was effective in reducing the incidence of MDRO acquisition. Therefore, it is expected that daily bathing with CHG will be used as an effective nursing intervention to reduce the incidence of MDRO acquisition.
서 론
1. 연구의 필요성
중환자실 환자들은 질병의 중증도가 높고 잦은 침습적 처치와 장기간의 항생제 사용으로 인해 정상 상주균이 병원균으로 변하거 나 외부 병원균에 노출되어 감염 발생의 기회가 많아지고 있다[1]. 특히 중심정맥관, 유치도뇨관, 기관지 삽입내관 등의 다양한 종류 의 침습적 카테터 사용은 방어기전의 손상을 야기하여 의료관련 감염을 증가시키고 있다[2]. 또한 중환자실에서 의료관련감염이 발 생할 경우 환자의 입원기간이 연장되어 환자 질병상태를 악화시킬 수 있을 뿐만 아니라 의료비도 증가시킨다[3, 4].
의료관련감염이란 병원에 입원하고 48시간 후 발생한 감염으로, 최근 그 의미가 점차 확산되어 입원환자뿐만 아니라 외래환자, 병원 에 근무하는 직원과 입원기간 중 미생물을 획득하여 감염이 발병한 퇴원환자까지 같은 범주에 포함하고 있다[5]. 의료관련감염은 기관지 삽입내관, 중심정맥관과 유치도뇨관 등을 이용한 각종 침습적 의료 처치 그리고 감염에 취약한 노인, 만성질환자 및 면역력 저하 환자 증 가 그리고 무분별한 항생제 사용 등과 밀접한 관계를 갖고 있다[6]. 전 국병원감염감시체계(Korean National healthcare-associated Infections Surveillance System, KONIS)의 2014년 7월부터 2015년 6월까지 중환자 실 부문 결과 보고에 따르면 의료관련감염은 총 2,524건으로 혈류감 염(1,090건), 폐렴(735건), 요로감염(699건) 순이며, 의료관련감염과 관 련된 다제내성균 분리율은 다제내성 아시네토박터 바우마니균(multidrug- resistant Acinetobacter baumannii, MRAB) 90.2%, 메티실린 내 성 황색포도알균(methicillin-resistant Staphylococcus aureus, MRSA) 83.1%, 다제내성 녹농균(multidrug-resistant Pseudomonas aeruginosa, MRPA) 43.4%, 반코마이신 내성 장구균(vancomycin-resistant Enterococcus, VRE) 43.2%, 카바페넴 내성 장내세균속균종(cabapenem-resistant Enterobacteriaceae, CRE) 14.7%로 나타났다[7].
환자의 피부는 감염과 관련된 병원균의 주요 저장소로서, 최근 국외에서는 감염을 줄이기 위한 간호중재로 2% 클로르헥시딘 (chlorhexidine gluconate, CHG) 소독제를 이용하여 환자의 오염원을 직접 제거하는 방법이 추천되고 있다[8]. 클로르헥시딘은 박테리아 세포막에 부착하여 세포를 파괴함으로써 그람양성균과 그람음성 균, 효모 및 바이러스에 대항하여 광범위한 작용을 하는 수용성 살 균제로, 중환자실 환자에게 2% 클로르헥시딘으로 피부를 세척하여 VRE, MRSA 및 MRAB의 피부세균집락이 감소한 것으로 나타났다 [9-11]. 또한, 2% 클로르헥시딘 침상 목욕으로 의료관련감염 중 중심 정맥관 관련 혈류감염[2]과 인공호흡기 관련 폐렴을 감소시켰다는 연구결과가 보고되고 있다[12]. 국외의 경우 물로 씻어 낼 필요가 없 도록 2% 클로르헥시딘이 도포되어 제품화된 천을 사용하고 있으나 [9], 국내에서는 아직 제품화된 2% 클로르헥시딘 천의 판매가 인가 되어 있지 않다. 대신에 2% 클로르헥시딘 피부세정제를 일회용 수 건에 묻혀 사용하고 있으며, 중환자실 환자에게 매일 2% 클로르헥 시딘으로 침상목욕을 적용하는 것이 비누를 사용하는 전통적인 침상목욕방법보다 MRSA와 혈류감염의 발생률 감소에 효과적인 것으로 나타났으며[13], 카바페넴 내성 아시네토박터균(cabapenem-resistant Acinetobacter baumannii, CRAB)획득을 감소시켰다는 연구 결과가 있다[14].
미국의 경우 보건의료연구소(Agency for Healthcare Research and Quality)에서 중환자실 클로르헥시딘 목욕 프로토콜(Universal ICU Decolonization Protocol for CHG bathing)이 개발되었으나[15], 국내 의 경우 감염예방보다는 위생간호를 위해서 침상목욕을 시행하고 있으며, 표준화된 침상목욕 지침이 없어 2% 클로르헥시딘 침상목 욕을 시행하고 있지 않거나, 시행하더라도 순서 및 방법, 목욕시기 에 일관성 없이 다양한 방식으로 시행하고 있다. 이에 본 연구는 2% 클로르헥시딘 침상목욕지침을 중환자실의 클로헥시딘 목욕 프로 토콜(Universal ICU Decolonization Protocol for CHG bathing)에 의거 하여 개발하고, 이를 내과중환자실 환자에게 매일 적용하여, 클로 르헥시딘 침상목욕이 다제내성균 획득과 의료관련감염 발생에 미 치는 효과에 대하여 규명하여 국내 2% 클로르헥시딘 침상목욕 프 로토콜 개발의 근거자료를 마련하고자 시행하였다.
2. 연구 목적
본 연구의 목적은 내과중환자실 환자를 대상으로 2% 클로르헥 시딘 침상목욕을 지침에 따라 매일 적용하여 다제내성균 획득과 의료관련감염 발생에 미치는 효과를 규명하기 위한 것이다.
연구 방법
1. 연구 설계
본 연구는 내과중환자실 환자를 대상으로 실험군에게는 매일 2% 클로르헥시딘 침상목욕을 지침에 따라, 대조군에서는 전통적인 방법을 적용하여 중환자실 입원기간 동안 다제내성균 획득과 의료 관련감염 발생에 미치는 효과를 비교한 무작위 대조군 사후 실험 설계(randomized control group posttest only design)연구이다.
2. 연구 대상
연구 대상자는 U광역시에 소재한 상급종합병원 내과중환자실 에 입원한 만 18세 이상 성인 환자였다. 대상자의 구체적 선정 기준 은 의료관련감염 정의에 따라 중환자실 입실 당시 감염 증상이 없 고, 중환자실 입원기간이 48시간 이상이 예상되는 환자로 본 연구 의 목적을 이해하고 자발적으로 참여를 허락한 환자를 대상으로 하였다. 대상자의 제외 기준으로는 단기입원이 예상되는 환자와 임 산부, 2% 클로르헥시딘 알레르기 기왕력이 있는 환자, 피부질환이 있는 환자, 피부 손상(화상, 욕창, 상처)이 체표면적의 20% 이상인 경 우였다[16].
대상자 수는 선행 연구[13]를 근거로 G*power 3.1의 교차분석에 서 유의수준 .05, 검정력 .8, 효과크기 .4일 때 총 대상자수는 81명이 었고, 탈락률 20%를 고려하여 실험군과 대조군 각각 48명, 총 96명 을 선정하였다. 무작위 연구프로그램(http://www.randomizer.org)을 이용하여 무작위 할당된 난수표를 통해 중환자실 입실시 실험군과 대조군을 배정하였다. 연구가 진행되는 동안 실험군 1명(참여 거절 1명), 대조군 4명(참여거절 2명, 재원일수 48시간 이내 사망 2명)을 자 료 분석에서 제외하였으며, 최종 분석 대상자는 실험군 47명, 대조 군 44명으로 전체 91명이었다.
3. 연구 도구
1) 인구학적 특성 및 임상적 특성
대상자의 인구학적 특성으로 연령, 성별을 조사하였고, 임상적 특성으로 진료과, 퇴실 형태, 재원일수, 중심정맥관 삽입 유무와 일 수, 유치도뇨관 삽입 유무와 일수, 기관내관 삽입 유무와 일수, 기관 절개관 삽입 유무와 일수, 인공호흡기 사용 유무와 일수, 과거력, acute physiology and chronic health evaluation (APACHE) II 점수, 입 실 시 백혈구 수치, 입실 시 체온을 조사하였다.
2) 다제내성균 획득
다제내성균 감염은 입원 이전에 감염증이 없던 환자에게 입원 후 에 병원 환경으로부터 노출된 병원 미생물에 의해 발생되거나 또는 이미 잠복되어 있던 내성균주에 의해 발생한 것이다[17]. 본 연구에 서 다제내성균 획득은 중환자실에 48시간 이상 입원한 환자 중 배 양검사(혈액, 객담, 소변 등)에서 다제내성균인 반코마이신 내성 황 색포도알균(vancomycin-resistant Staphylococcus aureus, VRSA), MRSA, MRAB, MRPA, VRE, CRE가 집락화되었거나, 다제내성균에 감염된 건수를 측정하였다.
3) 의료관련감염 발생
본 연구에서는 전국병원감염감시체계의 진단을 기준으로 중환 자실 48시간 이상 입원한 환자 중 의료관련감염 진단을 받은 건수 를 측정하였다[18].
(1) 중심정맥관 관련 혈류감염(Central Line-associated Bloodstream Infections, CLABSI)
혈류감염이 발생한 환자의 심장내부나 심장 부근 또는 큰 혈관 중 하나에 2일을 초과하여 중심정맥관을 가지고 있었고 감염일 또 는 그 전날 중심정맥관을 가지고 있었던 경우를 의미한다.
(2) 유치도뇨관 관련 요로감염(Catheter-associated Urinary Tract Infection)
요로감염을 진단 받은 환자가 2일을 초과하여 유치도뇨관을 가 지고 있었고 감염일 또는 그 전날 유치도뇨관을 가지고 있었던 경 우를 의미한다.
(3) 인공호흡기 관련 폐렴(Ventilator-associated Pneumonia, VAP)
인공호흡기 관련 폐렴은 객담 미생물 검사 및 객담 양상과 X-ray 검사 결과를 기반으로 담당의사의 판단에 의해 폐렴으로 확진되는 경우로, 폐렴이 발생한 환자가 2일을 초과하여 인공호흡기를 가지 고 있었고 감염일 또는 그 전날 인공호흡기를 가지고 있었던 경우를 의미한다.
4. 연구 중재
1) 2% 클로르헥시딘 침상목욕
미국 보건의료연구소(Agency for Healthcare Research and Quality) 의 중환자실의 클로르헥시딘 목욕 프로토콜(Universal ICU Decolonization Protocol for CHG bathing)을 근거로[15] 연구자가 연구대상 병원의 의료현황에 맞게 2% 클로르헥시딘 침상목욕을 개발하여 적용하였다.
(1) 2% 클로르헥시딘 침상목욕 방법
준비물품: 2% 클로르헥시딘 피부세정제(쓰리엠 애바가드TM 9272외용액) 1병, 목욕물, 일회용 수건 12장, 일회용 장갑, 소독된 대야 2개, 새 환의, 새 시트
1일 1회 대상자 1명당 간호사 3명이 2% 클로르헥시딘 침상목욕 을 수행하며, 대상자 1명당 약 10분 정도 소요되었다.
침상목욕 전 침상주변에 커튼 및 블라인드를 치고, 대상자에게 침상 목욕의 절차를 설명하였다.
2% 클로르헥시딘 피부세정제를 일회용 수건에 적신 다음 거품 이 날 때까지 적용된 부위를 닦고, 이후 물을 적신 일회용 수건 으로 거품이 없어질 때까지 닦았다.
침상목욕 적용 순서는 목과 어깨, 가슴 → 양쪽 손에서부터 팔과 액와 → 복부와 양쪽 사타구니 → 오른쪽 다리와 발 → 왼쪽 다리 와 발 → 뒷목과 등, 엉덩이 순서로 2% 클로르헥시딘 피부세정제 를 적신 수건으로 닦은 후 물을 적신 수건으로 닦고 자연건조시 켰다.
6개 부위마다 2% 클로르헥시딘을 적신 수건 1장, 물을 적신 수 건 1장씩 사용하고 사용된 수건은 사용 즉시 버렸다.
침상목욕 후 새로 준비된 환의로 갈아 입혔다.
환자의 6 인치(약 15cm) 이내에 있는 foley catheter, Levin tube, rectal tube, chest tube는 사용된 2% 클로르헥시딘 피부세정제를 적신 수건을 이용하여 닦았다.
(2) 2% 클로르헥시딘 침상목욕시 주의사항
고막 천공이나 눈에 직접 닿은 경우와 같이 신경에 직접 접촉하 는 경우 신경장애를 일으킬 수 있으므로 턱 아래 부분만 시행 한다.
침상목욕 적용 후 건조한 피부에는 2% 클로르헥시딘과 호환되 는 크림을 사용한다. 만약 환자가 호환되지 않는 크림을 선호한 다면 가능한 목욕 1시간 후에 사용할 것을 권장한다.
2% 클로르헥시딘은 1-2단계 욕창, 가벼운 피부 발진 및 화상을 포 함하여 모든 외상에 적용할 수 있는 소독제이나 크고 깊은 상처 에는 사용하지 않는 것이 좋으며, 상처부위를 피하여 적용한다.
피부 상처 부위가 뼈 돌출부에 있는 경우 뼈에 대한 압력으로 인한 연조직 손상이나 상처의 확장을 피하기 위해 피부에 부드 럽게 2% 클로르헥시딘 침상목욕을 적용한다.
1단계 또는 2단계 욕창이 있을 시 드레싱이 되어있다면 2% 클로 르헥시딘 피부세정제를 묻힌 천으로 드레싱을 닦는다. 단, 필름드 레싱으로 되어 있을 경우만 적용한다. 3단계 또는 4단계 욕창 상 처 또는 드레싱 주위로 2% 클로르헥시딘 침상목욕을 적용한다.
1도 및 2도 화상이 있을 시 드레싱이 되어있다면 2% 클로르헥시 딘 피부세정제를 묻힌 천으로 드레싱을 닦는다. 단, 필름드레싱 으로 되어 있을 경우만 적용한다. 3도 및 4도 화상에는 2% 클로 르헥시딘 침상목욕을 적용하지 않는다.
2) 기존 침상목욕
대조군으로 선정된 환자는 연구대상 병원에서 기존에 시행하던 침상목욕 간호를 3일 1회, 대상자 1명당 간호사 3명이 약 10분 동안 시행하였다. 기존 침상목욕 방법으로 2% 클로르헥시딘 피부세정제 (쓰리엠 애바가드TM 9272외용액)을 3~4장의 수건에 묻히고 환자 의 목 아래 신체부위를 정해진 순서 없이 닦아준 다음 물만 묻힌 수 건으로 환자의 목 아래 신체부위를 닦아주는 방법이다.
5. 자료 수집
본 연구의 자료수집 기간은 2017년 6월 3일부터 9월 30일까지였 다. 연구 시행 전 지침에 따라 2% 클로르헥시딘 침상목욕을 제공할 수 있도록 연구자가 교육자료를 이용하여 시범과 설명을 통해 내과 중환자실 간호사 전체에게 2% 클로르헥시딘 침상목욕 방법을 총 3 회 교육을 실시하였다. 실험군에게는 훈련된 내과중환자실 간호사 가 2% 클로르헥시딘 침상목욕 지침에 따라 침상목욕을 실시하였으 며, 무작위 추출로 선정된 대조군에게는 기존 침상목욕을 실시하 였다. 연구자는 전자의무기록을 통해 대상자의 인구학적 특성, 임 상적 특성 그리고 배양검사 결과와 감염관리실의 자료를 토대로 다 제내성균 획득과 의료관련감염 발생을 조사하였다.
6. 자료 분석
본 연구에서 수집된 자료는 IBM SPSS Statistics 21.0을 이용하여 다음과 같이 분석하였다.
대상자의 인구학적 특성과 임상적 특성은 기술통계량(빈도, 백분율, 평균, 표준편차)을 이용하여 분석하였다.
실험군과 대조군의 인구학적 특성과 임상적 특성의 동질성 검 증은 t-test, χ2 test를 이용하여 분석하였다.
다제내성균 획득건수과 의료관련감염 발생건수 차이는 χ2 test 와 Fisher’s exact test를 이용하여 분석하였다.
7. 윤리적 고려
연구시행 전 연구자가 소속된 U병원의 생명윤리심의위원회(Institutional Review Board, IRB)의 연구승인(IRB No. 2017-05-039) 후 진행하였다. 연구 시작 전 연구자는 의사소통이 가능한 대상자에 게 직접 서면동의서를 받고, 의사소통이 불가능하여 동의를 받을 수 없을 경우 법적 대리인에게 연구에 대한 목적과 필요성, 방법 등 에 대한 설명하고 연구의 참여에 관하여 서면동의서를 받았다. 연구 기간 동안 연구의 참여의사를 언제든지 철회할 수 있으며 어떠한 불이익도 받지 않을 것임을 설명하였다.
연구 결과
1. 일반적 특성 및 동질성 검증
대상자의 평균 연령은 실험군 65.68±16.55세, 대조군 62.11±14.81 세, 성별은 남자가 실험군 29명(61.7%), 대조군 24명(54.5%)이었다(Table 1). 진료과는 호흡기내과가 실험군과 대조군 각각 33명(49.0%)과 24명(54.5%)로 가장 많았고, 평균 재원 일수는 실험군 11.38±11.35일, 대조군 14.15±14.65일이었다. 실험군과 대조군에서 기관내관을 삽 입한 경우는 37명(78.7%)과 28명(63.6%), 중심정맥관을 삽입을 한 경 우는 32명(68.1%)과 31명(70.5%), 유치도뇨관을 삽입한 경우는 45명 (95.7%)과 44명(100%)이었다. 실험군과 대조군에서 기저질환이 있는 경우는 36명(76.6%)과 36명(81.8%), APACHE II 평균 점수는 28.53± 9.55점, 28.61±9.69점, 입실 시 백혈구의 평균 수치는 13.62± 0.73K/ul 과 13.57± 0.86K/ul이였다. 실험군과 대조군의 기관내관 평균 삽입일 수는 5.72±5.16일과 8.09±13.06일, 중심정맥관 평균 삽입일수는 7.31 ±9.44일, 10.29±11.82일, 유치도뇨관 평균 삽입일수는 11.74±11.94 일, 14.95±15.13일이었다. 대상자의 인구학적 특성인 연령(p =.359), 성별(p =.489)과 임상적 특성인 진료과(p = .183), 중환자실 재원일수 (p = .313), 기관내관 유무(p = .111), 기관절개관 유무(p = .501), 중심정 맥관 유무(p =.807), 유치도뇨관 유무(p =.166), 인공호흡기 사용 유 무(p = .501), 기저질환 유무(p =.540), APACHE II점수(p =.968), 입원 시 백혈구 수치(p =.540), 입실 시 체온(p =.334), 기관내관 삽입 일수 (p =.253), 기관절개관 삽입 일수(p =.978), 중심정맥관 삽입 일수 (p =.187), 유치도뇨관 삽입 일수(p =.263), 인공호흡기 사용 일수 (p =.280)에 따른 동질성 검증 결과 실험군과 대조군 간의 유의한 차이가 없어 실험군과 대조군 간에 동질함이 입증되었다.
2. 2% 클로르헥시딘 침상목욕이 다제내성균 획득 발생률과 발생밀도에 미치는 효과
실험군과 대조군의 다제내성균 획득 발생률은 실험군에서 6건 (12.8%), 대조군에서 15건(34.1%) 발생하여 실험군에서 9건 적었으며, 통계적으로 두 집단 간에 유의한 차이를 보였다(p =.016)(Table 2). 이 를 환자-일수당 감염발생률인 재원일수 1,000일 기준으로 환산한 다제내성균 발생밀도는 실험군 11.2건, 대조군 24.1건으로 실험군에 서 12.9건 감소하였으나, 통계적으로 두 집단 간에 유의한 차이를 보 이지는 않았다(p =.124).
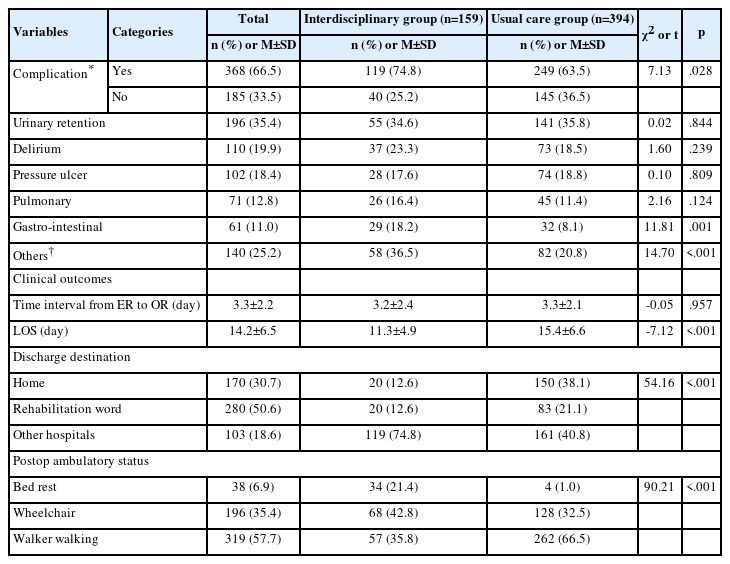
Incidence of Acquisition of the Multidrug-resistant Organisms and Healthcare-associated Infections (N=91)
연구기간 동안 획득된 다제내성균 중 MRAB 발생율은 실험군에 서 5건(10.6%), 대조군에서 12건(27.3%) 획득하여 통계적으로 두 집 단 간에 유의한 차이를 보였다(p =.042). MRSA와 CRE 발생건수는 각각 실험군에서 2건(4.3%)과 0건(0.0%), 대조군에서 2건(4.5%)과 1건 (2.3%)으로 통계적으로 두 집단 간에 유의한 차이를 보이지 않았다 (MRSA, p =1.000; CRE, p =.484). 환자-일수당 감염발생률인 재원일 수 1,000일 기준으로 환산한 MRAB 발생밀도는 실험군 9.3건, 대조 군 19.3건으로 실험군에서 10.0건 감소하였으나 통계적으로 유의한 차이를 보이지 않았다(p =.221). MRSA 발생밀도는 실험군 3.7건, 대 조군 3.2건으로 실험군에서 0.5건 증가하였고, CRE 발생밀도는 실 험군 0건, 대조군 1.6건으로 실험군에서 1.6건 감소하였으나 통계적 으로 유의한 차이를 보이지 않았다(MRSA, p =.124; CRE, p =1.000).
3. 2% 클로르헥시딘 침상목욕이 의료관련감염 발생률과 발생밀도에 미치는 효과
실험군과 대조군의 의료관련감염 발생률은 2건(4.3%)과 7건 (15.9%)으로 실험군에서 5건 적었으나 통계적으로 유의한 차이를 보 이지 않았다(p =.084)(Table 2). 환자-일수당 감염발생률인 재원일수 1,000일 기준으로 환산한 의료관련감염 발생밀도는 실험군 3.7건, 대조군은 11.2건으로 실험군에서 의료관련감염발생률이 7.5건 감 소하였으나 통계적으로 유의한 차이를 보이지 않았다(p =.189).
중심정맥관 관련 혈류감염은 실험군에서 0건(0.0%), 대조군에서 3건(6.8%) 발생하였고(p =.109), 인공호흡기 관련 폐렴 발생건수는 실 험군에서 2건(4.3%), 대조군에서 4건(9.1%) 발생하여(p =.425), 통계적 으로 유의한 차이를 보이지 않았다. 연구기간 동안 실험군과 대조 군 두 군 모두 유치도뇨관 관련 감염은 발생하지 않았다. 중심정맥 관 삽입 일수 1,000일을 기준으로 환산한 중심정맥관 관련 혈류감 염 발생밀도는 실험군 0.0건, 대조군은 6.6건, 인공호흡기 관련 폐렴 발생밀도는 실험군 4.5건, 대조군 7.2건이었으며, 통계적으로 유의한 차이를 보이지 않았다(CLABSI, p =.254; VAP, p =.692).
논 의
본 연구는 내과중환자실 환자를 대상으로 2% 클로르헥시딘 침 상목욕을 지침에 따라 매일 시행하여 다제내성균 획득과 의료관련 감염 발생에 미치는 효과를 규명하였다.
연구결과 다제내성균 획득건수는 통계적으로 유의한 차이가 있 었으며, 다제내성균 중 그람음성균인 MRAB 획득건수가 통계적으 로 유의한 차이가 있었다. 이는 국내 내과중환자실 환자를 대상으 로 매일 2% 클로르헥시딘 침상목욕을 적용하여 MRAB 종류인 CRAB에 미치는 효과를 연구한 Chung 등[14]의 연구에서 CRAB 획 득률이 실험군과 대조군에서 통계적으로 유의한 차이를 보인 연구 결과와 일치하였다. 또한, 내과중환자실에서 CRAB 유행을 통제하 기 위해 Hong 등[19]의 연구에서 2% 클로르헥시딘 침상목욕을 적 용하여 CRAB 획득률을 감소시킨 결과와 일치하였다. 또한, 국외에 서도 2% 클로르헥시딘 침상목욕이 MRAB 피부 집락화를 감소시켰 다는 연구가 보고되어[10, 20], 매일 2% 클로르헥시딘 침상목욕을 지 침에 따라 시행하는 것이 다제내성 그람음성균인 MRAB 감염예방 에 매우 효과적인 중재방법으로 생각할 수 있다. 특히, 국내에서 MRAB 감염의 위험요인인 카바페넘의 사용에 대한 제한이 없어 [20], 그람음성균 감염 예방의 중요성이 점차 강조되고 있는 상황으 로 매일 2% 클로르헥시딘 침상목욕을 적용하는 것이 필요하다고 할 수 있다.
본 연구에서 다제내성균 중 MRSA 획득건수는 통계적으로 유의 한 차이가 없었다. 이는 238명의 중환자실 환자를 대상으로 4개월 동안 매일 2% 클로르헥시딘 침상목욕을 적용한 윤형숙 등[13]의 연 구와 대규모의 입원 환자(4,027명)를 대상으로 약 1년 동안 매일 2% 클로르헥시딘 침상목욕을 적용한 Lowe 등[11]의 연구에서 MRSA 획득률이 유의하게 감소한 것과는 다른 결과였다. 본 연구의 경우 대상자 수 91명, 연구 중재기간 3개월로 선행 연구보다 대상자 수가 적고, 중재기간이 짧았기 때문에 MRSA 획득건수가 통계적으로 유 의한 차이를 나타낼 정도로 많이 발생하지 않았기 때문으로 생각 할 수 있다. 2% 클로르헥시딘 침상목욕이 MRSA 획득 건수에 미치 는 효과를 규명하기 위해서는 대상자 수 및 연구 중재기간을 확장 한 대단위 연구가 필요할 것으로 사료된다.
본 연구 기간 동안 의료관련감염 발생건수는 실험군이 대조군보 다 낮았으나, 통계적으로 유의한 차이는 없었다. 이는 Noto 등[21]이 5곳의 중환자실에서 약 1년 동안 시행한 연구에서 매일 2% 클로르 헥시딘 침상목욕을 적용한 중재군의 의료관련감염 발생률이 2.8건 으로 통계적으로 유의한 차이가 없는 연구결과와 일치하였다. 한 편, 중환자실 환자를 대상으로 매일 2% 클로르헥시딘 침상목욕을 적용한 Cassir 등[22]의 연구에서는 의료관련감염(혈류감염, 인공호 흡기 관련 폐렴, 유치도뇨관 관련 요로감염)이 중재군에서 유의하 게 감소한 것으로 나타났으며, 3개월 동안 중환자실 환자들에게 매 일 2% 클로르헥시딘 침상목욕을 적용한 Duszynska 등[23]의 연구에 서 의료관련감염 발생률이 48% 감소한 것으로 나타났다. 매일 2% 클로르헥시딘 침상목욕을 시행하는 것이 의료관련감염에 미치는 효과에 대한 결과는 대상자 수 및 연구기간 마다 차이가 있어, 이를 검증하기 위한 추가 연구가 이루어져야 할 것으로 생각된다.
본 연구에서 의료관련감염 중 중심정맥관 관련 혈류감염 발생건 수와 인공호흡기 관련 폐렴 발생건수는 통계적으로 유의한 차이는 없었으나, 미국 질병통제예방센터(Centers for Disease Control and Prevention, CDC)에서 중심정맥관을 가지고 있다면 2% 클로르헥시 딘 침상목욕을 매일 시행할 것을 권고하고 있다[24]. 또한, 최근 메 타 분석 연구에서는 인공호흡기 관련 폐렴 예방을 위한 번들(bundles) 의 일부로 손 위생, 구강관리 등과 함께 2% 클로르헥시딘 침상 목욕 사용을 지지하고 있다[12]. 2% 클로르헥시딘 침상목욕을 매일 시행하는 것이 중심정맥관 관련 혈류감염 발생률과 인공호흡기 관 련 폐렴 발생률에 미치는 효과를 검증하기 위한 추가적인 연구가 필요할 것으로 생각된다.
유치도뇨관 관련 요로감염은 실험군과 대조군에서 발생하지 않 았다. 2% 클로르헥시딘 침상목욕의 효과를 평가한 선행 연구에서 유치도뇨관 관련 요로감염의 효과가 없는 것으로 보고한 연구도 있으며[21], 회음부 간호 시 클로르헥시딘 또는 베타딘 등 소독액 사 용보다는 적절한 세척과[25] 생리식염수로 세척하는 것을 추천하고 있어[26], 2% 클로르헥시딘 침상목욕이 유치도뇨관 관련 요로감염 발생에 효과를 미치지 않는 것으로 생각할 수 있다.
2% 클로르헥시딘 침상목욕으로 나타날 수 있는 부작용인 발진, 가려움, 접촉성 피부염 등은 본 연구기간 동안 대상자에서 나타나 지 않았다. 이는 2% 클로르헥시딘 침상목욕으로 나타날 수 있는 피 부 부작용이 흔하지 않다는 선행 연구의 결과와 일치하며[16], 2% 클 로르헥시딘을 침상목욕을 위해 사용하는 것이 피부에 자극을 주 지 않는다는 것을 보여주는 결과라고 할 수 있다.
본 연구에선 2% 클로르헥시딘 침상목욕을 시행하기 위하여 대 상자 1명 당 간호사 3명이 약 10분 동안 침상목욕 간호를 적용하였 다. Ritz 등[27]의 연구에서 전통적인 침상목욕 시간은 4.0분 소요되 었지만, 제품화된 천을 이용하면 2% 클로르헥시딘 침상목욕 시간 은 3.3분으로 단축되었다. 목욕용품과 린넨을 모으는 시간을 고려 하면 더 많은 시간이 절약될 것으로 생각된다. 국내에는 아직 제품 화된 천이 들어오지 않아 연구기간 동안 2% 클로르헥시딘 침상목 욕을 하기 위해 2% 클로르헥시딘 피부세정제와 일회용 수건을 직 접 만들어 환자에게 적용하였다. 침상목욕에 대한 업무의 부담을 줄이기 위해서 제품화된 2% 클로르헥시딘 침상목욕을 위한 천이 필요할 것으로 생각된다.
본 연구에서는 중환자실 입원기간 동안 시행된 배양검사의 양성 결과로 2% 클로르헥시딘 침상목욕이 다제내성균 획득에 미치는 효 과를 평가하였으며, 3개월이란 짧은 기간 동안 진행되어 실험군과 대조군 간에 의료관련감염 발생의 차이가 통계적으로 유의하게 나 타나지 않은 것이 연구의 제한점으로 생각된다. 또한, 본 연구 기간 동안 두 군 간에 분리된 균의 종류가 적고, 사용된 항생제의 종류도 통제되지 않아, 본 연구 결과를 2% 클로르헥시딘 침상목욕이 다제 내성균 획득과 의료관련감염 발생의 변화로 해석하는데 제한점이 있다.
다제내성균 감염과 의료관련감염 예방을 위하여 환경소독, 코호 트 격리, 일회용 비닐 가운 및 장갑 착용, 손 위생 강화 등의 방법이 있다[28]. 이러한 감염 관리에도 불구하고 병원 내 다제내성균 감염 은 꾸준히 발생하고 있으며[7], 다제내성균 감염과 의료관련감염으 로 추가되는 치료비용이 늘어나고, 병원 입장에서도 병상 회전율 감소로 인한 손실이 발생하고 있다[3,4]. Holder 등[29]의 연구에서는 2% 클로르헥시딘 침상목욕을 적용함으로써 6개월 동안 중심정맥 관 관련 혈류감염이 75% 감소하여 연간 150만 달러의 비용 절감을 예측하였으며, Dixon 등[12]의 연구에서는 17개월 동안 2% 클로르헥 시딘 침상목욕을 환자에게 적용하여 비누와 물을 이용한 전통적 인 목욕에 비해 728,820달러의 비용을 절감하였다. 이처럼 2% 클로 르헥시딘 침상목욕은 의료관련감염 예방을 위한 추가적인 보조 요 법으로 환자의 의료 비용 감소에도 효과적일 것으로 생각된다.
중환자실 환자는 감염률이 높고 침습적 시술 및 치료 등으로 감 염의 위험이 높지만, 국내에서 중환자실 환자를 대상으로 표준화된 침상목욕 지침과 연구가 이루어지지 않아 각 의료기관마다 다양한 침상목욕 방법을 적용하고 있다. 따라서 2% 클로르헥시딘 침상목 욕을 매일 시행하는 것에 대한 효과를 입증하기 위하여 지속적인 연구와 향후 대단위 다기관 연구가 필요할 것으로 생각하며, 본 연 구결과를 통해 앞으로 2% 클로르헥시딘 침상목욕을 매일 시행하 는 것이 다제내성균 획득과 의료관련감염을 예방하기 위한 효율적 인 간호중재 방법으로 활용되기를 기대한다.
결 론
본 연구는 내과중환자실 환자를 대상으로 2% 클로르헥시딘 침 상목욕을 클로르헥시딘 목욕 프로토콜에 따라 매일 적용하여 다 제내성균 획득과 의료관련감염 발생에 미치는 효과를 검증하기 위 한 무작위 대조군 사후 실험설계 연구이다. 본 연구결과 2% 클로르 헥시딘 침상목욕을 지침에 따라 매일 시행하는 것이 다제내성균 획 득 발생률을 줄이는데 효과적인 것으로 확인되었으나, 다제내성균 획득 발생밀도, 의료관련 감염 발생률과 발생밀도에 대한 효과는 확인하지 못하였다. 본 연구결과를 토대로 2% 클로르헥시딘 침상 목욕을 지침에 따라 매일 시행하는 것이 다제내성균 획득 감소와 의료관련감염 예방에 효율적인 간호중재로 제안되기 위해서는 아 래와 같은 후속 연구가 필요함을 제언하고자 한다.
첫째, 2% 클로르헥시딘 침상목욕을 시행할 때 다제내성균 획득 발생밀도, 의료관련 감염 발생률과 발생밀도에 대한 효과를 검증하 기 위해 연구기간 및 대상자수와 대상병원을 확대한 대단위 연구가 필요하다.
둘째, 2% 클로르헥시딘 침상목욕을 시행할 때 다제내성균 발생 에 대한 효과를 규명하기 위하여 연구기간 동안 규칙적인 배양검사 를 시행한 연구가 필요하다.
CONFLICT OF INTEREST
The authors declared no conflict of interest.