수술실에서 중심정맥관 삽입 시 번들적용이 중심정맥관 관련 혈류감염에 미치는 영향
Impact of Central Line Insertion Bundle on the Adherence of Bundle and Central Line-Associated Bloodstream Infections in the Operating Room
Article information
Abstract
Background:
This study purposed to examine how the incidence of the central line-associated bloodstream infection (CLABSI) in a operating room (OR) is affected by bundle application on central line insertion (CLI) practice.
Methods:
The study design was a pretest-posttest experimental trial. The subjects were 83 patients before the bundle application on CLI and 70 patients after.
Results:
The compliance(%) of bundle on CLI of among those who observed all of the five items increased from 7.2% before the intervention to 72.9% after. By items, compliance with the maximal barrier precaution was 100% for the use of a mask and cap before and after the intervention, but increased from 73.5% before the intervention to 88.6% after for the hand hygiene, from 73.5% to 88.6% for the use of a sterile gown, and from 9.6% to 75.7% for the use of a sterile large drape covering the whole body. CLABSI did not happen on CLI either before or after the application of the bundle intervention.
Conclusion:
Bundle application increased compliance with the use of a sterile gown and the use of a sterile large drape. However, its effect in the prevention of CLABSI was not clear probably due to the short period of intervention in a single hospital.
서론
1. 연구의 필요성
중심정맥관은 혈역학적 감시, 수액주입, 투석, 정맥영양공급, 대량 수혈, 승압제 투여, 항암제나 항생제 투여 등을 목적으로 시행된다. 중심정맥관은 중증환자들에게 장기간 유치하게 되는 경우 중심정맥관 관련 혈류감염(central line-associated bloodstream infection, CLABSI)이 증가하며[1], CLABSI가 발생하면 경제적 부담이 가중되고 항생제 사용으로 인하여 내성균 발생과 사망률을 증가시킨다[2].
CLABSI를 감소시키기 위한 중재의 하나로 중심정맥관 번들(이하 Bundle)을 적용하면 중심정맥관 관련 혈류감염 감소에 매우 효과적인 것으로 보고되고 있다. Bundle이란 꾸러미, 묶음, 보따리 등으로 해석되는 단어로 2006년 존스홉킨스 프로노보스트 박사는 외과계중환자실에서 5개 항목의 체크리스트로 구성된 Bundle을 도입하여 CLABSI 예방에 매우 효과적임을 증명하였고, 이후 전 세계적으로 Bundle 적용이 널리 보급되었다. 중심정맥관 관련 Bundle은 “삽입 시 Bundle”과 “유지 Bundle”의 두 가지가 소개되어 있고 각각 단독으로 또는 연속적으로 적용되고 있다. Bundle은 중심정맥관 관련 혈류감염 예방에 효과적인 중재 방법 중 근거가 확실한 몇 가지를 Bundle로 모아서 동시에 적용하고, 이의 이행도를 지속적으로 모니터하여 실제로 중재 지침이 실무에서 수행되는 것을 확인하여 지속적으로 감염 감소가 이루어지도록 중재하는 방법이다[3]. 중심정맥관 삽입 시 Bundle의 적용은 중환자실을 중심으로 많이 수행되고 있다. 그러나 중환자실에 입실하는 환자의 20.0%-40.0%만이 중환자실에서 중심정맥관을 삽입하고, 나머지는 60.0%-80.0%에 이르는 환자들은 응급실, 수술실과 같은 중환자실 이외의 장소에서 중심정맥관 삽입이 이루어지고 있다[4]. 수술실은 응급의료센터나 중환자실에 비해 환경이 청결하고, 응급수술을 제외한 대부분의 정규수술의 경우 수술 전 항생제 사용 및 피부준비 등의 수술 전 처치가 이루어지는 상황에서 중심정맥관을 삽입하는 경우가 많아 감염의 가능성이 낮을 것으로 추측할 수 있다. 반면에 수술실은 개방된 공간이 아니라서 감염관리 중재활동에 대한 직접적이고 지속적인 관찰이 어려울 수 있다. 또한 현재까지의 선행연구의 대부분은 중환자실이나 응급실을 대상으로 수행되었고 중심정맥관 삽입이 많은 수술실만을 대상으로 하는 연구는 보고된 것이 없다. 또한 Lobe 등[5]의 설문조사 결과에 의하면, 최대방어주의가 중심정맥관 관련 혈류감염 감소에 매우 효과적임에도 불구하고 설문에 응답한 미국의사 526명의 이행도는 28.2%에 불과하며, 장비의 부족, 편의성 문제, 많은 시간 소요, 응급상황이 장애요인이라고 하였다. Shertz 등[6]은 최대방어주의 이행률은 44.0%에 불과하다고 하였으며, Rubinson 등[7]은 내과의사를 대상으로 한 연구에서 중심정맥관 삽입 시 멸균장갑은 99.4%, 멸균가운은 72.2%, 마스크는 66.3% 착용하였으며, 멸균 대방포를 사용하는 경우는 35.5%였고, 최대방어주의를 적용하는 경우는 28.2%라고 하였다. 연구 대상 병원의 수술실에서는 중심정맥관 관련 혈류감염 발생을 줄이기 위한 최대방어주의에 대한 감염관리 지침은 구비되어 있었다. 그러나 중심정맥관은 수술실 내에서 마취과 의사에 의하여 삽입되고 수술실의 폐쇄성으로 인하여 실제 최대방어주의 지침의 이행도가 어느 정도인지는 규명되어 있지 않았으며, 중심정맥관관련 혈류감염을 감소시키기 위한 중심정맥관 삽입 시 번들도 적용되지 않고 있는 상황이었다. 따라서 최대방어주의를 포함한 중심정맥관 삽입 시 Bundle을 수술실에서 적용하여 그 효과를 검증하고자 하였다.
2. 연구의 목적
수술실에서 삽입하는 중심정맥관을 대상으로 최대방어주의를 포함한 삽입 시 Bundle을 적용하고 번들의 이행도를 확인하며 중심정맥관 삽입 시 Bundle 적용 전후에 중심정맥관 관련 혈류감염 발생률에 차이가 있는지 규명하고자 하였다.
연구 방법
1. 연구설계
수술실에서 중심정맥관 삽입 시 Bundle 적용이 번들 이행도 증가와 이에 의한 중심정맥관 관련 혈류감염 발생률이 감소하는지를 검증하기 위한 전후 비교 실험연구(pretest-posttest experimental design)이다.
2. 연구대상
U시 소재 U병원 수술실에서 수술 시 중맥정맥관을 삽입한 환자를 대상으로 하였다. 18세 미만 환자와 중심정맥관 삽입 이후 48시간이내에 제거 대상자는 제외하였다. 중심정맥관 삽입환자 223명 중 48시간 이내에 제거한 환자가 중재 전 37명, 중재 후 33명이었다. 연구에 필요한 표본의 수는 G*power 3.1 프로그램을 이용하여 양측 검정으로 두 집단 간 비율 비교에서 검정력 0.8, 유의수준 0.05, 효과크기 0.5로 t-test 산정한 결과 대상자 수는 대조군 64명 실험군 64명으로 128명이 산출되었다. 따라서 연구 대상자는 2015년 4월부터 5월까지 중심정맥관 삽입 시 번들 적용 전 83명, 2015년 10월부터 11월까지 중심정맥관 삽입 시 번들 적용 후 70명을 대상으로 하였다.
3. 연구도구
1) 연구대상자의 일반적, 임상적 특성
연구대상자의 특성으로 성별, 연령, 진료과, 기저질환, 수술 후 중환자실 재실 여부와 일수, 중증도, 삽입기구 보유 여부와 기간이 포함되었다. 기저질환은 심근경색, 간경변, 암, 뇌경색, 당뇨, 패혈증, 만성신부전, 간염으로 구분하여 조사하였고, 중복체크 가능하며 최대 3가지 기저질환까지 포함하였다. 수술 후 중환자실 재실 여부를 조사하였으며, 중환자실 재실 일수는 중환자실에 입실하여 퇴실한 날짜였다. 연구 대상자의 중증도는 미국마취과학회에서 채택하여 사용하는 신체상태분류법(American Society of Anesthesiologist Physical Status Classification, ASA)에 따른 분류를 적용하였다. 중심정맥관 외의 삽입기구로 인공호흡기, 유치도뇨관, 동맥관 삽입 여부와 삽입 일수를 포함하였다.
중심정맥관 관련 특성으로는 중심정맥관 삽입부위, 중심정맥관 삽입의 목적, 중심정맥관의 내관 개수, 삽입 시 초음파사용 유무, 중심정맥관 항생제 코팅 유무, 중심정맥관 제거 이유를 조사하였다.
2) 중심정맥관 삽입 시 Bundle 이행 체크리스트
Bundle 체크리스트는 선행연구[3]인 감염관리 다기관 중재연구팀에서 개발하여 전국 15개 병원 감염내과와 감염관리간호사 52명이 참여한 연구에서 적용한 것을 이 연구에 사용하였다. 연구 대상 기관의 감염관리전문간호사 2인에게 의뢰하여 적용 가능성과 내용 타당도 확인 후 적용하였다. Bundle의 체크리스트는 중심정맥관 삽입 필요성 확인, 삽입부위, 손위생, 최대방어주의, 피부소독제로 0.5% 초과 클로로헥시딘 알코올 사용의 다섯 가지로 구성되었다. 중심정맥관 삽입 필요성 검토 여부는 관찰자가 수술 집도의에게 삽입 필요성에 대하여 문의하여 필요하다고 확인이 된 경우에 “예”로 평가하였다. 삽입부위는 중심정맥관 삽입부위를 확인하였다. 손위생은 물과 비누 또는 알코올이 함유된 손소독제를 이용하여 손위생을 수행하며 중심정맥관 삽입 시 멸균장갑 착용 전에 손위생을 수행하였으면 “예”로 평가하였다. 최대방어주의는 시술자가 모자, 마스크, 멸균가운, 장갑을 착용하고 삽입 시 환자의 머리끝부터 발끝까지 덮을 수 있는 멸균 대방포를 사용하며, 다섯 가지 보호장구를 모두 적용하였으면 “예”로 평가하였으며, 이중 한 가지라도 적용하지 않았을 경우에는 “아니오”에 해당되었다. 피부소독제로 0.5% 초과 클로로헥시딘 알코올 사용여부는 알코올이 함유된 0.5% chlorhexidine을 이용하여 피부소독을 시행한 경우 “예”로 평가하였으며, 연구대상자가 알레르기 등의 부작용이 있어서 chlorhexidine의 사용이 금기이면 tincture of iodine, iodoper, 또는 70% alcohol을 대체제로 사용하여도 “예”로 기록하였다.
3) 중심정맥관 관련 혈류감염의 진단
혈류감염의 진단기준은 전국병원감염감시체계(Korean Nosocmial Infection Surveillance System, KONIS)의 정의를 이용하였다[8]. 혈류감염 발생시점이나 발생 전 48시간 이내에 중심정맥관을 삽입하고 있었던 경우를 중심정맥관 관련 혈류감염으로 판단하였으며 진단기준은 다음과 같다. 한 개 또는 그 이상의 혈액 배양에서 병원성으로 인정되는 균주가 혈액 배양에서 분리된 균이 다른 부위의 감염과 관계없는 경우이거나, 고열(>38.0°C), 오한 또는 저혈압 중 적어도 1개의 증상이 있고, 증상 및 징후와 양성 검사결과가 다른 부위의 감염과 관련이 없으면서, 2회 또는 그 이상 따로 채혈한 혈액 배양에서 보통의 피부 오염균(Corynebacterium spp., Bacillus spp. [B. anthracis가 아닌 경우], Propionibacterrium spp., coagulase-negative staphylococci [S. epidermidis 포함], viridian group stretococci, Aerococcus spp., Micrococcus spp.)이 분리된 경우이다.
4. 연구중재
중심정맥관 관련 혈류감염 발생을 줄이기 위한 교육자료 개발을 위하여 질병관리본부에서 배포한 혈관 카테터 관련 감염 예방에 대한 동영상[9]을 선택하였고 연구자가 중심정맥관 삽입 시 번들에 대한 파워포인트로 제작한 교육자료를 추가로 배포하였다. 2015년 10월에 마취회복실 간호사 27명과 마취통증의학과 의사 11명에게 이 두 가지 교육자료를 개인별로 배포하였다. 배포 후에 연구자가 연구대상자들에게 번들의 내용과 방법을 개별적으로 구두로 질문하여 교육내용을 숙지하고 있는지 확인하였다. 연구대상자들이 내용을 잘 모르거나 교육자료를 확인하지 않았다고 추정될 경우에는 구두로 확인하는 과정을 반복하여 내용을 모두 알고 있다고 판단될 때까지 반복하였다. 동영상의 교육내용은 중심정맥관 관련 혈류감염의 흔한 원인, 손위생, 최대방어주의, 중심정맥관 삽입 전 0.5%초과 알코올을 포함한 클로르헥시딘 사용, 중심정맥관의 적절한 삽입 부위 선택, 중심정맥관 필요성 사정을 포함하였으며 파워포인트 교육자료는 번들의 개념, 번들의 내용, 번들의 중요성을 포함하였다. 또한 Bundle 교육 시행 후 연구자와 연구보조 간호사가 중심정맥관 삽입 전체 과정의 직접 관찰을 시행하였다. 관찰 결과 삽입 시 잘못된 부분이 발견되면 중심정맥관 삽입 24시간 이내에 중심정맥관 삽입 의사에게 연구자가 개별적인 피드백을 제공하였다.
5. 자료수집
U대학병원에서 임상연구심의위원회의 승인을 받은 후 시행하였다. 중심정맥관 삽입 환자의 일반적, 임상적 특성, 중심정맥관 삽입관련 특성은 의무기록을 후향적으로 검토하여 연구자가 작성하였다. 중심정맥관 삽입 번들의 이행도는 연구자와 훈련된 연구 보조 간호사가 삽입 당시에 삽입과정 전체를 직접 관찰하여 체크리스트를 작성하였다. 중심정맥관 관련 혈류감염 여부는 의무기록을 통하여 연구자가 자료를 수집하였다. 연구대상 기관의 감염관리실에서도 중심정맥관 관련 혈류감염 감염감시를 실시하고 있었으므로, 이 연구의 대상자 전체 명단과 감염관리실 감염감시 결과를 비교하여 혈류감염 진단 결과에 불일치하는 내용이 있는지 확인하였다. 불일치할 경우에는 중심정맥관 관련 혈류감염의 진단기준을 함께 검토하여 최종 합의내용을 도출하였다.
6. 자료 분석
수집된 자료는 SPSS 21.0 for Windows (IBM, U.S.A) 프로그램을 이용하여 분석하였다. p<.05일 때 통계적으로 유의하다고 판단하였다. 중재 전후 두 군 간의 특성 중 연속형 변수는 평균과 표준편차, t-test로 분석하였고 범주형 변수는 chi-square 또는 Fisher’s exact test를 이용하여 동질성을 검증하였다. Bundle 이행도는 빈도와 백분율을 이용하여 분석하였다. 중심정맥관 관련 혈류감염 발생률은 1,000 중심정맥카테터일당 감염 건수로 분석하였다.
연구 결과
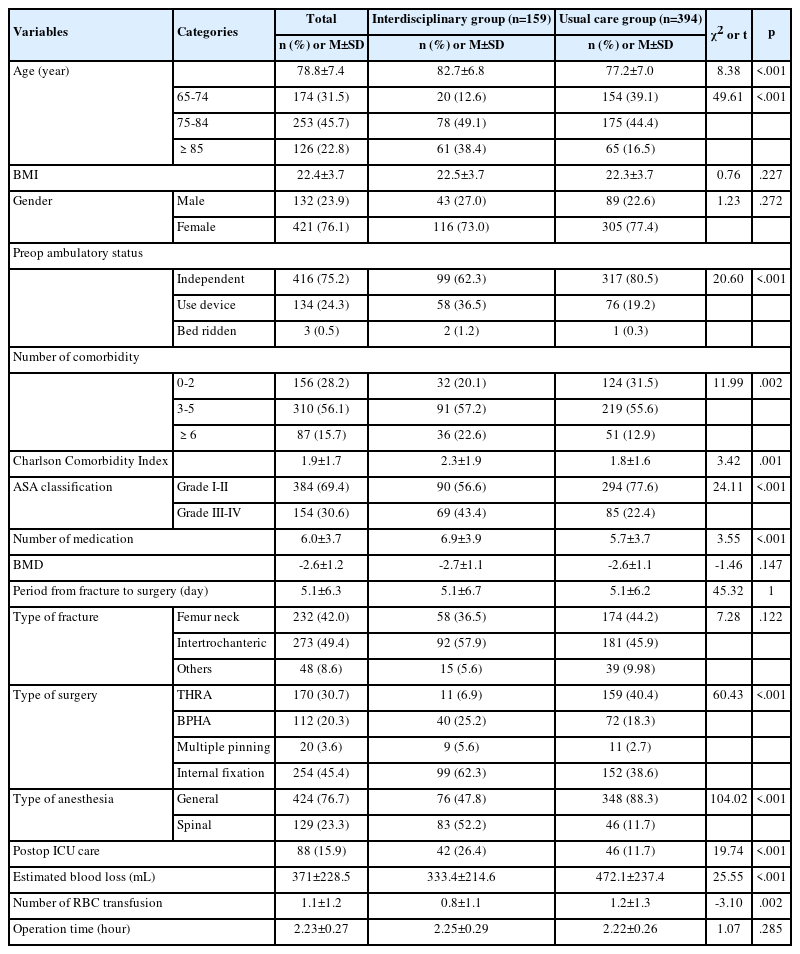
1. 중재 전후 대상자 특성 비교
1) 일반적, 임상적 특성
중심정맥관 삽입 시 Bundle 중재 전과 후에 남자가 각각 61.4%, 65.7%로 차이가 없었고 평균 연령도 중재 전 59.4±14.1세, 중재 후 59.4±10.3로 차이가 없었다. 진료과는 중재 전에는 외과가 30명(36.1%)으로 가장 많았고 흉부외과, 정형외과 순이었으며, 중재 후에는 흉부외과 20명(28.6%), 외과 20명(28.6%)이고 그 다음으로 정형외과 순이고 두 군 간에 유의한 차이가 있었다(p=.041). 기저질환이 있는 대상자는 중재 전 64명(77.1%), 중재 후 53명(75.7%)으로 통계적으로 유의한 차이가 없었다. 기저질환의 종류는 중재 전에는 고혈압이 34명(54.0%)으로 가장 많았으며 이어서 당뇨가 19명(30.2%) 순이었고, 중재 후에도 고혈압 34명(64.2%), 당뇨 22명(41.5%) 순으로 많았고 중재 전과 후에 유의한 차이는 없었다(Table 1).
2) 중심정맥관 관련 혈류감염 발생 위험요인의 비교
인공호흡기 적용일수는 중재 전 평균 2.89±4.22일이었으며 중재 후 0.89±0.32일로 통계적으로 유의한 차이를 나타내었다(p=.021). 또한 동맥관 삽입일수, 유치도뇨관 삽입일수, 수술 후 중환자실 재실 여부, 중심정맥관 삽입이유에서 통계적으로 유의한 차이를 보였다. Bundle 중재 전 중심정맥관 평균 삽입 일수는 5.46±4.09일이었으며 중재 후 70명의 삽입일수는 4.53±2.31일로 삽입기간이 적었지만 통계적으로 유의한 차이가 없었다. 또한 ASA 점수는 통계적으로 유의한 차이가 없었다. 그 외 응급수술여부, 중심정맥관 내관개수, 항생제 코팅 여부, 중심정맥관 제거이유, 인공호흡기 적용 여부, 유치도뇨관 삽입 여부, 중환자실 재실 일수, 삽입 시 초음파 사용 여부에는 두 군 간에 유의한 차이가 없었다(Table 2).
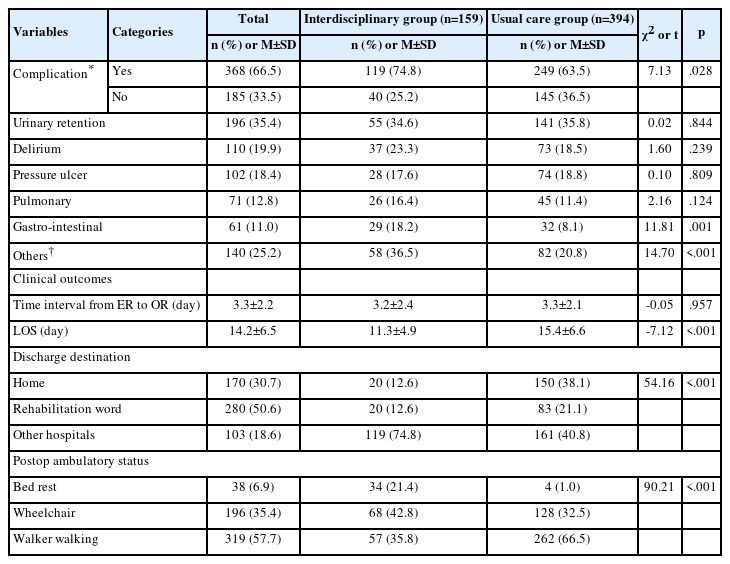
2. 중심정맥관 삽입 Bundle 특성과 Bundle 이행도
중재 전후 각각 관찰된 이행도 조사 결과 Bundle의 모든 항목을 준수한 경우는 중재 전 6건(7.2%)에서 중재 후 51건(72.9%)으로 증가하였다(p<.001). 세부 항목별로는 최대방어주의 준수는 마스크, 모자 착용은 중재 전후 각각 100%였으나 손위생은 중재 전 83건 중 79건(95.2%)에서 중재 후 70건 중 69건(98.6%)으로, 멸균가운 착용은 중재 전 61건(73.5%)에서 중재 후 56건(88.6%)이었으며(p=.024), 전신을 덮는 멸균 대방포 사용은 중재 전 8건 (9.6%)에서 중재 후 53건(75.7%)으로 통계적으로 유의한 차이를 나타내었다(p<.001). 집도의와 중심정맥관 삽입의 필요성 검토, 대퇴 정맥 피하기, 0.5% 초과클로르헥시딘 사용에서는 중재 전, 후 각각 100%의 수행이 이루어졌다(Table 3).
논의
본 연구는 수술실에서 중심정맥관 삽입 시 Bundle 적용의 이행을 도와 중심정맥관 관련 혈류감염 발생률에 미치는 효과를 규명하기 위한 전후 비교 실험연구이다.
중심정맥관 삽입 시 Bundle의 다섯 가지 항목 전체를 이행한 건수는 중재 전 7.2%에서 중재 후 72.9%로 증가하여, 중환자실을 대상으로 한 선행연구[10]의 37.1%와 비교 시 크게 증가한 것으로 나타났다. 특히 중재 이후에 Bundle의 세부항목 중 멸균 대방포의 사용이 크게 증가하였고, 멸균 가운 착용은 중재 후에 증가하기는 하였으나 중재 이전과 비교하여 큰 차이를 보이지는 않았는데 모두 100% 이행이 되지는 않는 것으로 나타났다. 내과 전공의에 의해 중심정맥관을 삽입한 환자를 대상으로 한 Kang과 Kim [11]의 연구에서도 최대방어주의 이행도를 69.1%라고 하였고 중환자실 입원환자를 대상으로 한 Yoo 등 [12]도 84.0%라고 보고하여 100.0%가 되지 않은 것은 이 연구와 유사하였다. 멸균대방포나 멸균가운은 중심정맥관 삽입 시 무균 영역 확보에 필수적이므로 삽입 시 모두 이행이 가능하도록 지속적인 중재가 필요할 것이다. 모자와 마스크의 착용은 중재 이전과 이후 모두 100.0%였는데 이는 중심정맥관 삽입 Bundle 중재에 의한 것이라기보다는 수술장 출입 시 복장의 일부로 간주하여야 할 것이다. 수술장은 폐쇄성으로 인하여 중심정맥관 삽입과 같은 침습적 시술 시 감염관리지침이 잘 수행되는지 관찰하기가 어려울 뿐만 아니라, 수술장 자체가 무균적이라는 생각으로 최대방어주의 적용의 필요성에 대한 인식도 낮을 수 있다. 선행연구[7]에서는 기구 부족, 낮은 편의성, 시간 소요, 응급 상황 등으로 이행률이 낮았다고 보고하였다. Bundle 적용의 이행도가 100.0% 가 되지 않는 원인을 추후 심층적으로 분석하여 장애요인을 파악하고 이를 개선하기 위한 추가 대책이 필요할 것이다.
CLABSI 발생률은 중재 전후에 모두 0건으로 매우 낮은 발생률을 나타내었다. 수술실에서 삽입한 CLABSI 발생률 보고가 없어서 선행연구와 비교하기가 어려웠으나, 이 연구에서 중심정맥관 평균 삽입기간이 상대적으로 짧은 것도 한 가지 요인일 것으로 추측되었다. 중환자실의 CLABSI 예방효과 평가를 위한 국내 다기관 중재연구에서는 중심정맥관의 평균 삽입 기간이 7.98일이었다[4]. 본 연구에서의 중심정맥관의 평균 삽입 기간은 중재 전 평균 5.46일, 중재 후 평균 4.53일로 선행연구보다 짧았다. 본 연구에서 CLABSI가 발생하지 않아 Bundle의 감염예방 효과를 명확하게 증명하기는 어려웠으나, Bundle의 이행도가 증가하였으므로 장기적으로는 감염발생률도 낮아질 것으로 예측할 수 있었다.
국내에서는 아직 번들의 효과를 보고한 선행연구가 많지는 않다. 국내 한 대학병원에서 2013년에 성인중환자실과 소아중환자실을 대상으로 Bundle의 CLABSI 예방효과를 분석한 연구에 의하면 성인중환자실에서는 감소하기는 하였으나 통계적으로 유의한 차이를 나타내지 않았고, 소아중환자실에서만 감염률이 감소하였다고 보고하였다[10]. 이 연구에서는 Bundle 전체 항목의 이행도가 37.1%로 나타나 이행도 증가가 더 필요할 것이라고 제언하였다. 국내에서 아직 수술실을 대상으로 중심정맥관 Bundle을 적용한 연구가 없고, 수술실이라는 특수한 장소에서의 Bundle을 적용하고 효과를 평가한 것에 이 연구의 의의가 있다고 생각한다.
임상에서 수행되는 연구로 대조군을 두기 어려워서 전후비교 실험연구가 되면서 CLABSI 발생에 직접 또는 간접적인 위험요인으로 간주할 수 있는 연구 대상자의 특성에 차이가 있었다. 감염발생률이 높았다면 이러한 요인들을 통제한 감염발생률 비교가 이루어져야 했을 것이다. 이 연구는 중심정맥관 삽입 Bundle 이행도 증가와 감염발생률 감소 두 가지에 연구 목적이 있었지만, 이행도 증가만 확인하고 감염발생률에 대한 검증이 이루어지 못한 점은 이 연구의 주요 제한점이 될 것이다. 또한 일개 대학병원에서 수행된 연구이므로 연구 결과를 일반화하려면 다기관을 대상으로 한 후속연구도 필요할 것이다.
비록 CLABSI가 연구기간 동안에는 발생하지 않아서 통계적 유의성을 검증하기는 어려웠으나, Bundle의 세부항목을 모두 이행하는 빈도가 크게 증가하였다. 의료인에게 가장 중요한 관심사의 한 가지는 환자안전이다. CLABSI는 의료인의 노력으로 적절한 중재가 이루어진다면 최대의 예방효과를 거둘 수 있음[3]을 고려해 볼 때 혈류감염을 예방할 수 있는 Bundle은 효과적인 전략이며 의료의 질과 환자 안전을 크게 향상시킬 것으로 기대된다. 특히 수술실이라는 특정한 장소에서 CLABSI를 예방할 수 있는 Bundle 이행도를 향상시키는 중재 연구의 시도는 큰 의의가 있다고 생각한다. 수술환자에게 발생한 CLABSI는 비용을 발생시킬 뿐만 아니라 환자의 회복과 예후에 큰 영향을 미칠 수 있으므로 지속적인 관리가 필요하다.
결론
수술실에서 중심정맥관 삽입 시 Bundle을 적용한 결과 중심정맥관 삽입 Bundle의 항목별 이행도가 크게 증가하여 장기간 중재가 지속될 경우 CLABSI 발생률도 유의하게 감소할 것으로 예측할 수 있었다. 수술실에서의 중심정맥관 삽입 Bundle의 이행도 향상은 수술환자에게 발생하는 CLABSI 발생을 예방하여 의료비용의 감소뿐만 아니라 환자의 회복과 예후에 큰 영향을 미칠 수 있으므로 지속적인 관리가 필요하다.